Чума заражение. Болезнь чума – существует ли риск заболеть в наши дни? Причины развития чумы
В данной подборке перечислены страшные болезни, которые не давали покоя человечеству тысячи лет. Однако благодаря развитию медицины большую часть этих болезней можно излечить либо предотвратить. Давайте побольше узнаем об этих вирусах.
Болезнь вызывается бактерией чумной палочки Yersinia pestis. У чумы две основных формы: бубонная и легочная. При первой поражаются лимфатические узлы, при второй - легкие. Без лечения через несколько дней начинается лихорадка, сепсис, в большинстве случаев наступает смерть.
В чем победа. «Первый случай отмечен 26 июля 2009 года. Больной обратился к врачам в тяжелом состоянии и умер 29 июля. 11 человек, имевших контакт с больным, госпитализированы с признаками лихорадки, двое из них скончались, остальные чувствуют себя удовлетворительно» - примерно так, как это сообщение из Китая, выглядит сейчас информация о вспышках чумы.
Сообщение из какого-нибудь европейского города в 1348 году выглядело бы так: «В Авиньоне мор поразил всех, десятки тысяч, из них никто не выжил. Трупы с улиц убирать не-кому». Всего в мире во время той пандемии погибли от 40 до 60 миллионов человек.
Планета пережила три пандемии чумы: «юстинианову» 551–580 годов, «черную смерть» 1346–1353 годов и пандемию конца XIX - начала XX века. Периодически вспыхивали и локальные эпидемии. С болезнью боролись карантином и - в позднюю добактериальную эпоху - дезинфекцией жилищ карболкой.
Первую вакцину в конце XIX века создал Владимир Хавкин - человек фантастической биографии, одесский еврей, ученик Мечникова, бывший народоволец, трижды попадавший в тюрьму и отчисленный из-за политики из Одесского университета. В 1889 году следом за Мечниковым он эмигрировал в Париж, где устроился сначала библиотекарем, а потом ассистентом в Институт Пастера.
Вакцина Хавкина использовалась десятками миллионов доз по всему миру вплоть до 40-х годов XX века. В отличие от вакцины против оспы, она не способна истребить болезнь, да и показатели были значительно хуже: она снижала заболеваемость в 2–5 раз, а смертность в 10, но ее все равно использовали, поскольку ничего другого не было.
Настоящее лечение появилось только после Второй мировой войны, когда советские медики применили свежеизобретенный стрептомицин при ликвидации чумы в Маньчжурии в 1945–1947 годах.
Собственно, сейчас против чумы применяют все тот же стрептомицин, а население в очагах иммунизируют живой вакциной, разработанной в 30-е годы.
Сегодня ежегодно регистрируется до 2,5 тыс. случаев чумы. Смертность - 5–10%. Уже несколько десятков лет нет ни эпидемий, ни крупных вспышек. Сложно сказать, насколько серьезную роль в этом играет собственно лечение, а насколько - системное выявление больных и их изоляция. Ведь чума и раньше покидала людей на десятки лет.
Болезнь вызывается вирусом натуральной оспы, передается от человека к человеку воздушно-капельным путем. Больные покрываются сыпью, переходящей в язвы как на коже, так и на слизистых внутренних органов. Смертность, в зависимости от штамма вируса, составляет от 10 до 40 (иногда даже 70) процентов.
В чем победа. Оспа - единственная инфекционная болезнь, полностью истребленная человечеством. История борьбы с ней не имеет аналогов.
Точно неизвестно, как и когда этот вирус начал терзать людей, но за несколько тысячелетий его существования поручиться можно. Первое время оспа накатывала эпидемиями, но уже в Средние века прописалась среди людей на постоянной основе. Только в Европе от нее умирало по полтора миллиона человек в год.
Бороться пробовали. Сметливые индусы еще в VIII веке поняли, что оспой болеют лишь один раз в жизни, а затем у человека вырабатывается невосприимчивость к болезни. Придумали вариоляцию - заражали здоровых от больных легкой формой: втирали гной из пузырьков в кожу, в нос. В Европу вариоляцию привезли в XVIII веке.
Но, во-первых, эта прививка была опасной: от нее умирал каждый пятидесятый пациент. Во-вторых, заражая людей настоящим вирусом, врачи сами поддерживали очаги болезни. В общем, штука настолько спорная, что некоторые страны, например Франция, официально ее запретили.
14 мая 1796 года английский врач Эдуард Дженнер втер в два надреза на коже восьмилетнего мальчика Джеймса Фипса содержимое пузырьков с руки крестьянки Сары Нельме. Сара была больна коровьей оспой - неопасной болезнью, передающейся от коров людям. 1 июля врач привил мальчику натуральную оспу, и оспа не привилась. С этого времени и началась история уничтожения оспы на планете.
Прививки коровьей оспы стали практиковаться во многих странах, а термин «вакцина» ввел Луи Пастер - от латинского vacca, «корова». Природа подарила людям прививку: вирус осповакцины провоцирует иммунный ответ организма так же, как и вирус натуральной оспы.
Окончательный план уничтожения оспы в мире разработали советские медики, а приняли его на ассамблее Всемирной организации здравоохранения в 1967 году. Это то, что СССР может занести себе в безусловный актив наряду с полетом Гагарина и победой над фашистской Германией.
К тому времени очаги оспы оставались в Африке, Азии и нескольких странах Латинской Америки. Первый этап был самый дорогой, но и самый простой - провакцинировать как можно больше людей. Темпы поражали. В 1974 году в Индии было 188 тысяч больных, а уже в 1975-м - ни одного, последний случай зарегистрирован 24 мая.
Второй и заключительный этап борьбы - это поиск иголки в стоге сена. Нужно было обнаружить и подавить единичные очаги болезни и удостовериться, что оспой не болеет ни один человек из миллиардов, живущих на Земле.
Ловили больных всем миром. В Индонезии платили 5000 рупий каждому, кто приведет больного к врачам. В Индии за это давали тысячу рупий, что в несколько раз больше месячного заработка крестьянина. В Африке американцы провели операцию «Крокодил»: сто мобильных бригад на вертолетах носились по глухим местам, как скорая помощь. В 1976 году за семьей кочевников из 11 человек, зараженных оспой, охотились сотни медиков на вертолетах и самолетах - их разыскали где-то на границе Кении и Эфиопии.
22 октября 1977 года в городе Марка в южной части Сомали к врачу обратился молодой человек, жаловавшийся на головную боль и температуру. Сначала ему поставили диагноз «малярия», а через несколько дней - «ветряная оспа». Однако сотрудники ВОЗ, осмотрев больного, определили, что у него натуральная оспа. Это был последний случай заражения оспой из природного очага на планете.
8 мая 1980 года на 33-й сессии ВОЗ было официально объявлено, что оспа на планете ликвидирована.
Сегодня вирусы содержатся только в двух лабораториях: в России и США, вопрос об их уничтожении отложен до 2014 года.
Болезнь немытых рук. Холерный вибрион Vibrio cholerae попадает в организм с зараженной водой или через контакт с выделениями больных. Болезнь часто не развивается вообще, но в 20% случаев зараженные люди страдают поносом, рвотой, обезвоживанием.
В чем победа. Болезнь была страшной. Во время третьей пандемии холеры в России в 1848 году, по официальной статистике, отмечено 1 772 439 случаев, из которых 690 150 смертельных. Вспыхивали холерные бунты, когда испуганные люди сжигали больницы, считая врачей отравителями.
Вот что писал Николай Лесков: «Когда летом 1892 года, в самом конце девятнадцатого века, появилась в нашей стране холера, немедленно же появилось и разномыслие, что надо делать. Врачи говорили, что надо убить запятую, а народ думал, что надо убить врачей. Следует добавить, что народ не только так “думал”, но он пробовал и приводить это в действие. Несколько врачей, старавшихся убить запятую для лучшей пользы делу, были сами убиты». Запятая - это холерный вибрион, открытый Робертом Кохом в 1883 году.
До появления антибиотиков серьезного лечения холеры не существовало, но все тот же Владимир Хавкин в 1892 году создал в Париже очень приличную вакцину из прогретых бактерий.
Испытал он ее на себе и троих друзьях, народовольцах-эмигрантах. Хавкин решил, что хоть из России он и бежал, но вакциной помочь должен. Лишь бы пустили обратно. Письмо с предложением наладить бесплатно прививку подписал сам Пастер, и Хавкин отослал его куратору российской науки принцу Александру Ольденбургскому.
В Россию Хавкина, как водится, не пустили, в результате он поехал в Индию и в 1895 году выпустил отчет о 42 тысячах привитых и снижении смертности на 72%. Теперь в Бомбее есть Институт Хавкина (Haffkine Institute), в чем всякий может убедиться, посмотрев соответствующий сайт. А вакцина, правда уже нового поколения, до сих пор предлагается ВОЗ как основное средство против холеры в ее очагах.
Сегодня ежегодно регистрируется несколько сотен тысяч случаев холеры в эндемических очагах. В 2010 году больше всего заболевших было в Африке и на Гаити. Смертность - 1,2%, сильно ниже, чем век назад, и это заслуга антибиотиков. Тем не менее главное - профилактика и гигиена.
Болезнь поражения слизистой желудка и двенадцатиперстной кишки под действием кислоты. Страдает до 15% людей на планете.
В чем победа. Язва всегда считалась хроническим заболеванием: обострится - подлечим, ждем следующего обострения. И лечили ее, соответственно, уменьшая кислотность в желудке.
До тех пор пока два австралийца в начале 80-х годов прошлого века не перевернули медицину так, что до сих пор на семинарах оппоненты рвут друг друга в клочья. (Кстати, это обычное явление в медицине: никогда внедрение нового лечения не проходило без жесткой полемики. Лет через пятьдесят после начала широкого применения осповакцины, например, еще публиковали карикатуры - людей с рогами, выросшими после прививок коровьей оспы.)
Робин Уоррен работал патологоанатомом в Королевской больнице города Перта. Много лет он досаждал медикам заявлениями, что в желудках язвенных больных он находит колонии бактерий. Медики его игнорировали, отвечая, что в кислоте никакие бактерии размножаться не могут. Может, он бы и сдался, если бы не настырный молодой интерн Барри Маршалл, который пришел к Уоррену с предложением культивировать бактерии и потом доказать их связь с язвой.
Эксперимент с самого начала не задался: микробы в пробирках не росли. Случайно их оставили надолго без присмотра - шли пасхальные каникулы. А когда исследователи вернулись в лабораторию, то обнаружили выросшие колонии. Маршалл поставил эксперимент: развел бактерии в мясном бульоне, выпил его и слег с гастритом. Вылечился он препаратом висмута и антибиотиком метронидазолом, полностью уничтожив бактерии в организме. Назвали бактерию Helicobacter pylori.
Оказалось также, что хеликобактером заражены от половины до трех четвертей всего человечества, но не у всех он вызывает язву.
Маршалл оказался на редкость пробивным человеком, ему удалось сломить сопротивление медицинского сообщества, которое привыкло, что пациент с язвой - пациент пожизненный. В 2005 году австралийцы получили за свое открытие Нобелевскую премию.
Сегодня основной схемой лечения язвы является уничтожение Helicobacter pylori антибиотиками. Однако, оказалось, что язва может вызываться и другими причинами, например некоторыми лекарствами. О том, какой процент всех случаев связан с бактериями, спорят до сих пор.
Болезнь возникает из-за вируса кори Measles virus - одного из самых заразных вирусов, передающихся воздушно-капельным путем. Болеют в основном дети: сыпь, кашель, температура, множество осложнений, часто смертельных.
В чем победа. Раньше корью болел чуть ли не каждый ребенок. Умирали при этом от 1 до 20% в зависимости от питания. Одно лишь добавление больным витаминов снижало смертность вдвое. Радикальное лечение так и не было найдено, да и сам возбудитель обнаружили очень поздно: в 1954 году. Выделил вирус американец Джон Эндерс с коллегами, и уже в 1960-м получил действующую вакцину. В это же время вакцину получили и советские микробиологи.
В развитых странах детей прививали поголовно, и корь лихо пошла на убыль - вирус, известный своей феноменальной заразностью, не пробивал иммунную блокировку.
Сегодня ВОЗ объявила глобальную программу борьбы с корью. К 2011 году смертность от нее удалось снизить до 158 тыс. в год против 548 тысяч в 2000-м. Однако это означает, что ежедневно на Земле от кори погибают 430 детей. Только потому, что не получают вакцину стоимостью 1 доллар.
Туберкулез
Болезнь чаще всего гнездится в легких, иногда в костях и других органах. Кашель, потеря веса, интоксикация организма, ночной пот.
В чем победа. Победа над туберкулезом довольно условна. С тех пор как Роберт Кох в 1882 году открыл возбудителя - микобактерию Mycobacterium tuberculosis, - прошло 130 лет. Первую вакцину создали в Институте Пастера в 1921 году и используют до сих пор. Это та самая БЦЖ, которой прививают новорожденных. Степень ее защиты оставляет желать лучшего и необъяснимо варьируется от страны к стране, от клиники к клинике вплоть до полной бесполезности.
Настоящий прорыв произошел в 1943 году, когда Зельман Ваксман открыл стрептомицин - первый антибиотик, эффективный против туберкулеза. Ваксман - еще один украинский еврей-эмигрант, уехавший в 1910 году в США. Кстати, термин «антибиотик» ввел именно он. Стрептомицин применяли с 1946 года с неизменным успехом, за что Ваксману дали Нобелевскую премию. Но уже через несколько лет появились формы туберкулеза, устойчивые к лекарству, а сейчас этим антибиотиком вообще нельзя вылечить.
В 60-е годы появился рифампицин, которым с успехом лечат до сих пор. В среднем по миру 87% больных, которым такой диагноз ставился впервые, излечиваются от туберкулеза. Это, конечно, сильно отличается от начала прошлого и всего позапрошлого века, когда доктора писали: «Легочная чахотка (туберкулез) - самая распространенная и наиболее часто встречающаяся болезнь». В XIX веке каждый седьмой житель Европы умирал от чахотки, а по менее развитым странам статистики просто не существует.
Туберкулез сейчас в принципе излечим. Известны схемы и антимикробные препараты, если не помогает терапия первого ряда, назначают резервную… Но! Смотрим статистику ВОЗ за 2012 год: 8,6 млн выявленных больных, 1,43 млн умерли. И так из года в год.
В России все еще хуже: в 90-е годы начался неконтролируемый рост заболеваемости, который достиг пика в 2005-м. У нас заболеваемость и смертность в несколько раз выше, чем в любой развитой стране. Ежегодно от туберкулеза в России умирают около 20 тыс. человек. И еще - мы третьи в мире по так называемой множественной лекарственной устойчивости. Такие типы бактерий, которые не лечатся препаратами первого ряда, в среднем по миру составляют 3,6%. У нас - 23%. А 9% из них не лечатся и препаратами второго ряда. Вот и умирают.
Виновата система здравоохранения СССР: больных лечили нестандартными схемами, с запасом - надолго клали в больницу. А с микробами так нельзя: они модифицируются и становятся невосприимчивы к лекарствам. В больнице же такие формы с удовольствием переходят на соседей по палате. В результате все страны бывшего СССР - главный поставщик миру устойчивых форм туберкулеза.
Сегодня ВОЗ приняла программу борьбы с туберкулезом. За неполные 20 лет врачи снизили смертность на 45%. Россия в последние годы тоже пришла в себя, прекратила самодеятельность и приняла стандартные протоколы лечения. В мире сейчас испытывают 10 вакцин против туберкулеза и 10 новых препаратов. Тем не менее туберкулез - это болезнь номер два после ВИЧ.
Болезнь известна у нас как проказа - от «искажать, обезображивать». Вызывается микобактерией Mycobacterium leprae, родственной туберкулезной. Поражает кожу, нервную систему, уродует человека. Приводит к смерти.
В чем победа. Даже сейчас при мысли о случайном заражении проказой у любого из нас впрыскивается изрядная доза адреналина в кровь. И так было всегда - почему-то именно эта болезнь внушала людям ужас. Наверное, своей медлительностью и неотвратимостью. Лепра развивается от трех до сорока лет. Шаги Командора в исполнении микробов.
Обходились с прокаженными соответственно: с раннего Средневековья упаковывали в лепрозории, которых в Европе были десятки тысяч, производили символическое погребение со словами: «Ты не живой, ты мертвый для всех нас», заставляли извещать о себе колокольчиком и трещоткой, убивали во времена Крестовых походов, кастрировали и т. д.
Бактерию открыл норвежский врач Герхард Хансен в 1873 году. Ее долго не могли культивировать вне человека, а это было нужно, чтобы найти лечение. В конце концов американец Шеппард стал размножать бактерии в подошвах лапок лабораторных мышей. Дальше методику усовершенствовали, а затем нашли еще один вид, кроме человека, который поражает лепра: девятипоясного броненосца.
Закончилось шествие проказы тем же, чем и у многих инфекций: антибиотиками. В 40-е годы XX века появился дапсон, а в 60-е - рифампицин и клофазимин. Эти три препарата и сейчас входят в курс лечения. Бактерия оказалась на редкость покладистой, не выработав механизмов сопротивления: не зря эту смерть в Средние века называли ленивой.
Главный антибиотик - рифампицин, его открыли итальянцы Пьеро Сенси и Мария Тереза Тимбал в 1957 году. Они были в восторге от французского гангстерского фильма Rififi, именем которого и назвали лекарство. Выпустили его на смерть бактериям в 1967 году.
А в 1981-м ВОЗ приняла протокол лечения лепры: дапсон, рифампицин, клофазимин. Полгода либо год в зависимости от поражения. Амбулаторно.
Сегодня, по статистике ВОЗ, лепрой болеют в основном в Индии, Бразилии, Индонезии, Танзании. В прошлом году было поражено 182 тыс. человек. Ежегодно это число уменьшается. Для сравнения: еще в 1985-м проказой болели больше пяти миллионов.
Бешенство
Болезнь вызывается вирусом Rabies virus после укуса больного животного. Поражаются нервные клетки, через 20–90 дней появляются симптомы: начинается водобоязнь, галлюцинации, паралич. Заканчивается смертью.
В чем победа. «Первые пациенты, им спасенные, были так жестоко искусаны бешеной собакой, что, производя над ними опыт, Пастер, казалось, мог бы успокоить себя мыслью, что делает эксперимент над людьми, фактически обреченными на смерть. Но только близкие к нему люди знали, какой ценой было куплено это торжество. Какие подъемы надежды, сменявшиеся приступами мрачного уныния, какие томительные дни и мучительные, бессонные ночи перенес этот уже немолодой, истощенный трудами и болезнями человек между 6 июля, когда профессор Гранше, вооружившись правацевским шприцем, в первый раз привил живому человеческому существу яд бешенства, на этот раз превращенный в противоядие, и 26 октября, когда Пастер, выждав все сроки возможной инкубации, в своей обычной скромной форме сообщил Академии, что излечение от бешенства - уже совершившийся факт» - это описание Тимирязевым первой лечебной прививки от бешенства, сделанной Луи Пастером 6 июля 1885 года девятилетнему Йозефу Майстеру.
Способ излечения от бешенства как раз интересен тем, что это было впервые. В отличие от Эдуарда Дженнера, Пастер хорошо понимал, что есть какой-то инфекционный агент, но обнаружить его не мог: в то время вирусы еще не были известны. Но процедуру он выполнил идеально - обнаружил локализацию вируса в мозге, сумел культивировать его в кроликах, выяснил, что вирус ослаблен. А главное, выяснил, что слабая форма болезни развивается гораздо быстрее классического бешенства. Значит, и организм иммунизируется быстрее.
С тех пор после укусов так и лечат - побыстрее иммунизируют.
В России первая прививочная станция открылась, конечно же, в Одессе, в лаборатории Гамалеи в 1886 году.
Сегодня лечение от бешенства мало отличается от схемы, разработанной Пастером.
Полиомиелит
Болезнь вызывает маленький вирус Poliovirus hominis, открытый в 1909 году в Австрии. Он инфицирует кишечник, а в редких случаях - один на 500–1000 - проникает в кровь и оттуда в спинной мозг. Такое развитие вызывает паралич и часто смерть. Болеют чаще всего дети.
В чем победа. Полиомиелит - парадоксальная болезнь. Она настигла развитые страны по причине хорошей гигиены. Вообще, о серьезных эпидемиях полиомиелита не слышали до XX века. Причина в том, что в слаборазвитых странах дети из-за антисанитарии в грудном возрасте получают инфекцию, но в то же самое время получают и антитела к ней с молоком матери. Выходит естественная прививка. А если гигиена хорошая, то инфекция настигает человека постарше, уже без «молочной» защиты.
По США, к примеру, прокатилось несколько эпидемий: в 1916 году заболели 27 тыс. человек, детей и взрослых. Только в Нью-Йорке смертельных случаев насчитали больше двух тысяч. А во время эпидемии 1921 года заболел будущий президент Рузвельт, оставшийся после этого на всю жизнь калекой.
Болезнь Рузвельта положила начало борьбе с полиомиелитом. Он вкладывал свои средства в исследования и клиники, а в 30-е годы народная любовь к нему организовалась в так называемый марш десятицентовиков: сотни тысяч людей присылали ему конверты с монетами и так собрали миллионы долларов на вирусологию.
Первую вакцину создал в 1950 году Джонас Солк. Она была очень дорогой, потому что в качестве сырья использовались почки обезьян - на миллион доз вакцины требовалось 1500 обезьян. Тем не менее к 1956 году ею привили 60 миллионов детей, уморив 200 тысяч обезьян.
Примерно в это же время ученый Альберт Сабин изготовил живую вакцину, не требовавшую убийства животных в таких количествах. В США очень долго не решались ее использовать: все-таки живой вирус. Тогда Сабин передал штаммы в СССР, где специалисты Смородинцев и Чумаков быстро наладили испытания и выпуск вакцины. Проверяли на себе, своих детях, внуках и внуках друзей.
В 1959–1961 годах в Советском Союзе привили 90 миллионов детей и подростков. Полиомиелит в СССР исчез как явление, остались единичные случаи. С тех пор вакцины истребляют болезнь по всему миру.
Сегодня полиомиелит эндемичен для некоторых стран Африки и Азии. В 1988 году ВОЗ приняла программу борьбы с болезнью и к 2001 году сократила число случаев с 350 тысяч до полутора тысяч в год. Сейчас принята программа полного уничтожения болезни, как это сделали с оспой.
Болезнь вызывается бледной трепонемой Treponema pallidum - бактерией, передающейся главным образом половым путем. Сначала поражение локальное (твердый шанкр), потом - кожа, потом - любой орган. От начала заболевания до смерти больного могут пройти десятки лет.
В чем победа. «- Слушайте, дядя, - продолжал я вслух, - глотка - дело второстепенное. Глотке мы тоже поможем, но самое главное, нужно вашу общую болезнь лечить. И долго вам придется лечиться, два года.
Тут пациент вытаращил на меня глаза. И в них я прочел свой приговор:
“Да ты, доктор, рехнулся!”
- Что ж так долго? - спросил пациент. - Как это так, два года?! Мне бы какого-нибудь полоскания для глотки…» - это из «Записок юного врача» Михаила Булгакова.
Сифилис завезли в Европу, по всей вероятности, из Америки. «Французская болезнь» косила людей, одно время она даже стала главной причиной смертности. В начале XX века сифилисом болели целые уезды, а в русской армии был поражен каждый пятый.
Ртутные мази, успешно лечившие вторичный сифилис, ввел еще Парацельс, после чего их применяли 450 лет до середины прошлого века. Но болезнь распространялась главным образом из-за неграмотности населения. Да и лечение было долгим.
Сифилис лечили препаратами йода и мышьяка, пока не были открыты антибиотики. Причем первый же антибиотик, выделенный сэром Александром Флемингом в 1928 году, наповал убивал бледную трепонему. Она оказалась единственной бактерией, которой до сих пор не удалось выработать устойчивость к пенициллину, поэтому ее так и уничтожают. Впрочем, сейчас появилось несколько альтернативных антибиотиков. Курс - от шести дней.
Сегодня пошла очередная волна распространения сифилиса. В 2009 году в России было зафиксировано 52 случая на 100 тысяч населения. Как и во времена Булгакова, главная причина в том, что сифилис опять перестал быть страшным.
– высококонтагиозная бактериальная инфекция с множественными путями передачи и эпидемическим распространением, протекающая с лихорадочно-интоксикационным синдромом, поражением лимфоузлов, легких и кожи. Клиническому течению различных форм чумы свойственна высокая лихорадка, тяжелая интоксикация, возбуждение, мучительная жажда, рвота, регионарный лимфаденит, геморрагическая сыпь, ДВС-синдром, а также свои специфические симптомы (некротические язвы, чумные бубоны, ИТШ, кровохарканье). Диагностика чумы осуществляется лабораторными методами (бакпосев, ИФА, РНГА, ПЦР). Лечение проводится в условиях строгой изоляции: показаны тетрациклиновые антибиотики, дезинтоксикация, патогенетическая и симптоматическая терапия.
МКБ-10
A20

Общие сведения
Чума представляет собой острое инфекционное заболевание, передающееся преимущественно по трансмиссивному механизму, проявляющееся воспалением лимфоузлов, легких, других органов, имеющим серозно-геморрагический характер, либо протекающее в септической форме. Чума относится к группе особо опасных инфекций.
Чума относится к группе особо опасных инфекций. В прошлом пандемии «черной смерти», как называли чуму, уносили миллионы человеческих жизней. В истории описаны три глобальных вспышки чумы: в VI в. в Восточной Римской империи («юстинианова чума»); в XIV в. в Крыму, Средиземноморье и Западной Европе; в к. XIX в. в Гонконге. В настоящее время благодаря разработке эффективных противоэпидемических мероприятий и противочумной вакцины регистрируются лишь спорадические случаи инфекции в природных очагах. В России к эндемичным по чуме районам относятся Прикаспийская низменность, Ставрополье, Восточный Урал, Алтай и Забайкалье.

Характеристика возбудителя
Yersinia pestis представляет собой неподвижную факультативно-анаэробную грамотрицательную палочковидную бактерию из рода энтеробактерий. Чумная палочка может длительно сохранять жизнеспособность в отделяемом больных людей, трупах (в бубонном гное иерсинии живут до 20-30 дней, в трупах людей и павших животных – до 60 дней), переносит замораживание. К факторам внешней среды (солнечные лучи, атмосферный кислород, нагревание, изменение кислотности среды, дезинфекция) эта бактерия довольно чувствительна.
Резервуар и источник чумы – дикие грызуны (сурки, полевки, песчанки, пищухи). В различных природных очагах резервуаром могут служить разные виды грызунов, в городских условиях – преимущественно крысы. Резистентные к человеческой чуме собаки могут служить источником возбудителя для блох. В редких случаях (при легочной форме чумы, либо при непосредственном соприкосновении с бубонным гноем) источником инфекции может стать человек, блохи также могут получать возбудителя от больных септической формой чумы. Нередко заражение происходит непосредственно от чумных трупов.
Чума передается при помощи разнообразных механизмов, ведущее место среди которых занимает трансмиссивный. Переносчиками возбудителя чумы являются блохи и клещи некоторых видов. Блохи заражают животных, которые переносят возбудителя с миграцией, распространяя также блох. Люди заражаются при втирании в кожу при расчесах экскрементов блох. Насекомые сохраняют заразность около 7 недель (имеются данные о контагиозности блох на протяжении года).
Заражение чумой также может происходить контактным путем (через поврежденные кожные покровы при взаимодействии с мертвым животными, разделке туш, заготовке шкур и др.), алиментарно (при употреблении мяса больных животных в пищу).
Люди обладают абсолютной естественной восприимчивостью к инфекции, заболевание развивается при заражении любым путем и в любом возрасте. Постинфекционный иммунитет относительный, от повторного заражения не защищает, однако повторные случаи чумы обычно протекают в более легкой форме.
Классификация чумы
Чума классифицируется по клиническим формам в зависимости от преимущественной симптоматики. Различают локальные, генерализованные и внешнедиссеминированные формы. Локальная чума подразделяется на кожную, бубонную и кожно-бубонную, генерализованная чума бывает первично- и вторично-септической, внешнедиссеминированная форма подразделяется на первично- и вторично- легочную , а также – кишечную.
Симптомы чумы
Инкубационный период чумы в среднем занимает около 3-6 суток (максимально до 9 дней). При массовых эпидемиях или в случае генерализованных форм инкубационный период может укорачиваться до одного – двух дней. Начало заболевания острое, характеризуется быстрым развитием лихорадки, сопровождающейся потрясающим ознобом, выраженным интоксикационным синдромом.
Больные могут жаловаться на боль в мышцах, суставах, крестцовой области. Появляется рвота (часто – с кровью), жажда (мучительная). С первых же часов больные пребывают в возбужденном состоянии, могут отмечаться расстройства восприятия (бред, галлюцинации). Нарушается координация, теряется внятность речи. Заметно реже возникают вялость и апатия, больные ослабевают вплоть до невозможности подняться с постели.
Лицо больных одутловато, гиперемировано, склеры инъецированы. При тяжелом течении отмечаются геморрагические высыпания. Характерным признаком чумы является «меловой язык» - сухой, утолщенный, густо покрытый ярким белым налетом. Физикальное обследование показывает выраженную тахикардию , прогрессирующую артериальную гипотензию , одышку и олигурию (вплоть до анурии). В начальный период чумы эта симптоматическая картина отмечается при всех клинических формах чумы.
Кожная форма проявляется в виде карбункула в области внедрения возбудителя. Карбункул прогрессирует, проходя последовательно следующие стадии: сначала на гиперемированной, отечной коже образуется пустула (выражено болезненная, наполнена геморрагическим содержимым), которая после вскрытия оставляет язву с приподнятыми краями и желтоватым дном. Язва склонна увеличиваться. Вскоре в ее центра образуется некротический черный струп, быстро заполняющий все дно язвы. После отторжения струпа карбункул заживает, оставляя грубый рубец .
Бубонная форма является наиболее распространенной формой чумы. Бубонами называют специфически измененные лимфатические узлы. Таким образом, при этой форме инфекции преимущественным клиническим проявлением выступает регионарный в отношении области внедрения возбудителя гнойный лимфаденит . Бубоны, как правило, единичны, в некоторых случаях могут быть множественными. Первоначально в области лимфоузла отмечается болезненность, спустя 1-2 дня при пальпации обнаруживаются увеличенные болезненные лимфатические узлы, сначала плотные, при прогрессировании процесса размягчающиеся до тестообразной консистенции, сливаясь в единый спаянный с окружающими тканями конгломерат. Дальнейшее течение бубона может вести как к его самостоятельному рассасыванию, так и к формированию язвы, области склерозирования или некроза. Разгар заболевания продолжается с течение недели, затем наступает период реконвалесценции, и клиническая симптоматика постепенно стихает.
Кожно-бубонная форма характеризуется сочетанием кожных проявлений с лимфаденопатией. Локальные формы чумы могут прогрессировать во вторично-септическую и вторично-легочную форму. Клиническое течение этих форм не отличается от их первичных аналогов.
Первично-септическая форма развивается молниеносно, после укороченной инкубации (1-2 дня), характеризуется быстрым нарастанием тяжелой интоксикации, выраженным геморрагическим синдромом (многочисленными геморрагиями в кожных покровах, слизистых оболочках, конъюнктиве, кишечными и почечными кровотечениями), скорым развитием инфекционно-токсического шока. Септическая форма чумы без должной своевременной медицинской помощи заканчивается смертью.
Первично-лёгочная форма возникает в случае аэрогенного пути заражения, инкубационный период при этом также сокращается, может составлять несколько часов или продолжаться о двух дней. Начало острое, характерное для всех форм чумы – нарастающая интоксикация, лихорадка. Легочная симптоматика проявляется ко второму – третьему дню заболевания: отмечается сильный изнуряющий кашель, сначала с прозрачной стекловидной, позднее - с пенистой кровянистой мокротой, имеет место боль в груди, затруднение дыхания. Прогрессирующая интоксикация способствует развитию острой сердечно-сосудистой недостаточности . Исходом этого состояния может стать сопор и последующая кома .
Кишечная форма характеризуется интенсивными резкими болями в животе при тяжелой общей интоксикации и лихорадке, вскоре присоединяется частая рвота, диарея . Стул обильный, с примесями слизи и крови. Нередко – тенезмы (мучительные позывы к дефекации). Учитывая широкое распространение других кишечных инфекций, в настоящее время так и не решен вопрос: является ли кишечная чума самостоятельной формой заболевания, развившейся в результате попадания микроорганизмов в кишечник, или она связана с активизацией кишечной флоры.
Диагностика чумы
Ввиду особой опасности инфекции и крайне высокой восприимчивости к микроорганизму, выделение возбудителя производится в условиях специально оборудованных лабораторий. Забор материала производят из бубонов, карбункулов, язв, мокроты и слизи из ротоглотки. Возможно выделение возбудителя из крови. Специфическую бактериологическую диагностику производят для подтверждения клинического диагноза, либо, при продолжительной интенсивной лихорадке у больных, в эпидемиологическом очаге.
Серологическая диагностика чумы может производиться с помощью РНГА, ИФА, РНАТ, РНАГ и РТПГА. Возможно выделение ДНК чумной палочки с помощью ПЦР. Неспецифические методы диагностики - анализ крови, мочи (отмечается картина острого бактериального поражения), при легочной форме - рентгенография легких (отмечаются признаки пневмонии).
Лечение чумы
Лечение производится в специализированных инфекционных отделениях стационара, в условиях строгой изоляции. Этиотропная терапия проводится антибактериальными средствами в соответствии с клинической формой заболевания. Продолжительность курса занимает 7-10 дней.
При кожной форме назначают ко-тримоксазол, при бубонной – внутривенно хлорамфеникол со стрептомицином. Можно также применять антибиотики тетрациклинового ряда. Тетрациклином или доксициклином дополняется комплекс хлорамфеникола со стрептомицином при чумной пневмонии и сепсисе.
Неспецифическая терапия включает комплекс дезинтоксикационных мероприятий (внутривенная инфузия солевых р-ров, декстрана, альбумина, плазмы) в сочетании с форсированием диуреза, средства, способствующие улучшению микроциркуляции (пентоксифиллин). При необходимости назначаются сердечно-сосудистые, бронхолитические средства, жаропонижающие препараты.
Прогноз при чуме
В настоящее время в условиях современных стационаров при применении антибактериальных средств смертность от чумы довольно низка – не боле 5-10%. Ранняя медицинская помощь, предотвращение генерализации способствуют выздоровлению без выраженных последствий. В редких случаях развивается скоротечный чумной сепсис (молниеносная форма чумы), плохо поддающийся диагностированию и терапии, нередко заканчивающийся скорым летальным исходом.
Профилактика чумы
В настоящее время в развитых странах инфекция практически отсутствует, поэтому основные профилактические мероприятия направлены на исключение завоза возбудителя из эпидемиологически опасных регионов и санацию природных очагов. Специфическая профилактика заключается в вакцинации живой чумной вакциной , производится населению в районах с неблагоприятной эпидемиологической обстановкой (распространенность чумы среди грызунов, случаи заражения домашних животных) и лицам, отправляющимся в регионы с повышенной опасностью заражения.
Выявления больного чумой является показанием к принятию срочных мер по его изолированию. При вынужденных контактах с больными используют средства индивидуальной профилактики – противочумные костюмы. Контактные лица наблюдаются в течение 6 дней, в случае контакта с больным легочной формой чумы производится профилактическая антибиотикотерапия. Выписка больных из стационара производится не ранее 4 недель после клинического выздоровления и отрицательных тестов на бактериовыделительство (при легочной форме – после 6 недель).
Чума - потенциально тяжёлое инфекционное заболевание, вызываемое чумной палочкой, патогенной для человека и животных. До изобретения антибиотиков болезнь вызывала очень высокий уровень смертности и в Средневековой Европе бесповоротно изменила социальную и экономическую структуру общества.
Большие пандемии
Чума оставила неизгладимый мрачный след в истории человечества, и недаром у множества народов она ассоциируется со смертью. Даже краткое содержание перенесённых несчастий может занять несколько томов, а история насчитывает тысячелетия.
В источниках античного времени указывается, что заболевание было известно в Северной Африке и на Ближнем Востоке. Предполагается, что именно оно описывается в библейской книге Царств как мор. Но бесспорное доказательство её раннего существования - анализ ДНК людей бронзового века, подтверждающих присутствие чумной палочки в Азии и Европе между 3 тыс. и 800 годами до нашей эры. К сожалению, природу этих вспышек проверить невозможно.
Во времена Юстиниана
Первая достоверно подтверждённая пандемия произошла в период правления византийского императора Юстиниана в VI веке нашей эры.

По сообщениям историка Прокопия и других источников, вспышка началась в Египте и двигалась по морским торговым путям, поразив Константинополь в 542 году. Там за короткий срок болезнь унесла десятки тысяч жизней, а смертность росла так быстро, что у властей возникли проблемы с избавлением от трупов.
Судя по описаниям симптомов и способов передачи болезни, вполне вероятно, в Константинополе свирепствовали все формы чумы одновременно. В течение следующих 50 лет пандемия распространилась на запад в портовые города Средиземноморья и на восток в Персию. Христианские авторы, например, Иоанн Эфесский, считали причиной эпидемии гнев Божий, а современные исследователи уверены в том, что её причиной были крысы (неизменные пассажиры морских судов) и антисанитарные условия жизни той эпохи.

Чёрная смерть Европы
Следующая пандемия накрыла Европу в XIV веке и была ещё ужасней предыдущей. Число погибших достигло, по разным данным, от 2/3 до ¾ населения в пострадавших странах. Есть данные, что во времена разгула Чёрной смерти умерло около 25 миллионов человек , хотя определение точного количества сейчас невозможно. Чуму, как и в прошлый раз, привезли негоцианты на кораблях. Исследователи предполагают, что в южные порты нынешних Франции и Италии хвороба попала из генуэзских колоний Крыма, распространившись из Средней Азии.
Последствия этой катастрофы не только наложили отпечаток на религиозно-мистические особенности мировосприятия европейцев, но и привели к смене общественно-экономической формации.
Крестьян, составлявших основную рабочую силу, стало критически мало. Для сохранения прежнего уровня жизни потребовалось увеличение производительности труда и изменение технологического уклада. Эта необходимость послужила толчком к развитию капиталистических отношений в феодальном обществе.
Великая Чума Лондона
В течение следующих трёх веков небольшие очаги заболевания наблюдались на всём континенте от Британских островов до России. Очередная эпидемия вспыхнула в Лондоне в 1664-1666 гг. Число смертей предполагается между 75 и 100 тысячами человек. Чума стремительно распространялась:
- в 1666-1670 гг. - в Кёльне и по территории долины Рейна;
- в 1667-1669 гг. - в Нидерландах;
- в1675−1684 гг. - в Польше, Венгрии, Австрии, Германии, Турции и Северной Африке;

Кратко о потерях: на Мальте - 11 тысяч человек умерших, в Вене - 76 тысяч, в Праге - 83 тысячи. К концу XVII века эпидемия стала понемногу затухать. Последняя вспышка была в портовом городе Марселе в 1720 г., где убила 40 тысяч человек. После этого болезнь в Европе не регистрировалась (за исключением Кавказа).
Отступление пандемии можно объяснить прогрессом в области санитарии и применением карантинных мер, борьбой с крысами как переносчиками чумы, отказом от старых торговых путей. Во время вспышек в Европе причины заболевания были недостаточно понятны с медицинской точки зрения. В 1768 г. первое издание Британской энциклопедии опубликовало распространённое среди современников научное мнение о возникновении чумной лихорадки из «ядовитых миазмов» или паров, принесённых из восточных стран с воздухом.
 Лучшим лечением считалось изгнание «яда», которое достигалось с помощью либо естественного разрыва опухолей, либо, в случае необходимости, их надреза и дренирования. Другими рекомендуемыми средствами были:
Лучшим лечением считалось изгнание «яда», которое достигалось с помощью либо естественного разрыва опухолей, либо, в случае необходимости, их надреза и дренирования. Другими рекомендуемыми средствами были:
- кровопускания;
- рвота;
- потение;
- очищение кишечника.
На протяжении XVIII и в начале XIX вв. чума фиксировалась в странах Ближнего Востока и Северной Африки, а в 1815−1836 гг. появляется в Индии. Но это были только первые искры уже новой пандемии.
Последняя в новое время
Перебравшись через Гималаи и набрав обороты в китайской провинции Юньнань, в 1894 г. чума достигла Гуанчжоу и Гонконга. Эти портовые города стали распределительными центрами новой эпидемии, которая к 1922 г. импортировалась морскими судами по всему миру - более широко, чем в любую предыдущую эпоху. В результате погибло около 10 миллионов человек из самых разных городов и стран:

Почти все европейские порты были поражены, но из пострадавших регионов Индия оказалась в самой ужасной ситуации. Только к концу XIX в микробная теория получила своё развитие, и было наконец установлено, какой именно возбудитель виновен в таком количестве смертей. Осталось только определить, каким образом бацилла инфицирует человека. Уже давно было замечено, что во многих районах эпидемий необычная гибель крыс предшествует вспышкам чумы. Болезнь у людей появлялась некоторое время спустя.
В 1897 году японский врач Огата Масанори, исследуя очаг заболевания на острове Фармоза, доказал, что бациллу чумы переносят крысы. В следующем году француз Поль-Луи Симон продемонстрировал результаты опытов, которые показали, что в популяции крыс носителями чумы являются блохи вида Xenopsylla cheopis. Так были окончательно описаны пути заражения людей.
С тех пор в мире начали проводиться мероприятия по уничтожению крыс в портах и на морских судах, а инсектициды использоваться для травли грызунов в районах вспышек инфекции. Начиная с 1930-х годов у врачей для лечения населения появились серосодержащие препараты, а позже - антибиотики. Об эффективности принятых мер говорит сокращение числа смертей на протяжении следующих десятилетий.
Особо опасная инфекция
Чума - одно из самых смертоносных заболеваний в истории человечества. Людской организм чрезвычайно восприимчив к болезни, заражение может произойти как прямым, так и косвенным образом. Побеждённая чума может появиться после десятилетий молчания с ещё бо́льшим эпидемическим потенциалом и значительно повлиять на население целых регионов. В связи с лёгким распространением она, наряду с , ботулизмом, оспой, туляремией и вирусными геморрагическими лихорадками (Эбола и Марбург) входят в группу А угроз биотерроризма.
Способы инфицирования
Возбудитель чумы - Y. Pestis, неподвижная палочкообразная анаэробная бактерия с биполярным окрашиванием, способная производить антифагоцитарную слизистую оболочку. Наиболее близкие родственники:

Сопротивление внешней среде у возбудителя чумы невысоко. Высушивание, солнечный свет, конкуренция с гнилостными микробами убивают его. Минутное кипячение палочки в воде приводит к её гибели. Но она способна выжить на влажном белье, одежде с мокротой, гноем и кровью, долгосрочно хранится в воде и продуктах питания.
В дикой природе и сельской местности бо́льшая часть распространения Y. Pestis приходится на передачу между грызунами и блохами. В городах главными переносчиками являются синантропные грызуны, в первую очередь серые и коричневые крысы.
Палочка чумы легко мигрирует из городской среды в природу и обратно. Человеку она передаётся, как правило, через укусы инфицированных блох. Но также есть сведения о более чем 200 видах млекопитающих (включая собак и кошек), способных быть носителями палочки. Половина из них - грызуны и зайцеобразные.

Поэтому главными правилами поведения на территориях риска вспышки заболевания будут:
- исключение контактов с дикими животными;
- осторожность при кормлении грызунов и кроликов.
Патогенез и формы заболевания
Для бациллы чумы характерна удивительно стабильная и сильная способность размножаться в тканях носителя и приводить его к смерти. После попадания в организм человека Y. Pestis мигрирует по лимфатической системе до лимфоузлов. Там бацилла начинает производить белки, нарушающие работу воспалительных реакций, блокируя борьбу макрофагов с инфекцией.
 Таким образом, иммунный ответ хозяина ослабляется, бактерии быстро колонизируют лимфатические узлы, вызывая болезненные отёки, и в итоге разрушают поражённые ткани. Иногда они попадают в кровоток, что приводит к заражению крови. При патолого-анатомических исследованиях их скопления обнаруживают в следующих органах:
Таким образом, иммунный ответ хозяина ослабляется, бактерии быстро колонизируют лимфатические узлы, вызывая болезненные отёки, и в итоге разрушают поражённые ткани. Иногда они попадают в кровоток, что приводит к заражению крови. При патолого-анатомических исследованиях их скопления обнаруживают в следующих органах:
- в лимфоузлах;
- селезёнке;
- в костном мозге;
- печени.
Заболевание у человека имеет три клинические формы: бубонную, лёгочную и септическую. Пандемии чаще всего вызывают первые две. Бубонная без лечения переходит в септическую или лёгочную. Клинические проявления для этих трёх видов выглядят так:

Лечение и прогнозы
В момент, когда диагноз чумы заподозрен на клинических и эпидемиологических основаниях, соответствующие образцы для диагностики должны быть получены немедленно. Антибактериальную терапию назначают без ожидания ответа из лаборатории. Подозрительных больных с признаками пневмонии изолируют и лечат с мерами предосторожности в отношении воздушно-капельного заражения. Наиболее применимые схемы:


Другие классы антибиотиков (пенициллины, цефалоспорины, макролиды) имеют переменный успех в лечении этого заболевания. Их применение неэффективно и сомнительно. В ходе терапии необходимо предусмотреть возможность появления осложнений в виде сепсиса. При отсутствии медицинской помощи прогнозы не утешительны:
- лёгочная форма - летальность 100%;
- бубонная - от 50 до 60%;
- септическая - 100%.
Препараты для детей и беременных
При правильной и ранней терапии можно предотвратить осложнения чумы во время беременности. В этом случае выбор антибиотиков основывается на анализе побочных эффектов наиболее действенных лекарств:

Опыт показал, что грамотно назначенный аминогликозид наиболее эффективен и безопасен как для матери, так и для плода. Его рекомендуется применять и для лечения детей. Из-за относительной безопасности, возможности внутривенного и внутримышечного введения гентамицин является предпочтительным антибиотиком для лечения детей и беременных женщин.
Профилактическая терапия
Лица, находящиеся в личном контакте с больными пневмонией или лица, которые, вероятно, подвергались воздействию блох, инфицированных Y. Pestis, имели прямой контакт с жидкостями организма или тканями заражённого млекопитающего или подверглись заражению во время лабораторных исследований инфекционных материалов, должны проходить антибактериальную профилактическую терапию в случае, если контакт состоялся в предыдущие 6 дней. Предпочтительными противомикробными средствами для этой цели являются тетрациклин, хлорамфеникол или один из эффективных сульфонамидов.

Введение антибиотика до заражения может быть показано в тех случаях, когда люди должны в течение коротких периодов находиться в зонах, подверженных воздействию чумы. Это также относится и к пребыванию в условиях, где заражение трудно или невозможно предотвратить.
Меры предосторожности для больниц предусматривают карантинный режим для всех заболевших чумой. К ним относятся:

Кроме того, больной с подозрением на инфекцию лёгочной чумы должен находиться в отдельном помещении и лечиться с мерами предосторожности в отношении возможности заражения персонала воздушно-капельным путём. Кроме перечисленных, они включают ограничение передвижения пациента за пределы комнаты, а также обязательное ношение маски в присутствии других лиц.
Возможность вакцинации
Во всём мире живые аттенуированные и формалин-убитые вакцины Y. Pestis по-разному доступны для использования. Они отличаются иммуногенной и умеренно высокой реакционной способностью. Важно знать, что они не защищают от первичной пневмонии. В целом вакцинация сообществ от эпизоотических воздействий не представляется возможной.

Кроме того, эта мера мало используется во время вспышек чумы человека, поскольку для развития защитного иммунного ответа требуется месяц или более. Вакцина показана людям, непосредственно контактирующим с бактерией. Это могут быть сотрудники исследовательских лабораторий или лица, изучающие инфицированные колонии животных.
Чумка плотоядных
Это заболевание (Pestis carnivorum) известно среди домашних собак под названием чумка и не имеет отношения к Y. Pestis. Оно проявляется поражением центральной нервной системы, воспалением слизистых оболочек глаз и дыхательных путей. В отличие от чумы человека имеет вирусную природу.
 В настоящее время чума плотоядных регистрируется среди домашних, диких и животных промышленного разведения во всех странах мира. Экономический ущерб выражается в потерях от выбраковки и забоя, снижении объёма и качества меха, затратах на проведение профилактических мероприятий, нарушении технологического процесса выращивания.
В настоящее время чума плотоядных регистрируется среди домашних, диких и животных промышленного разведения во всех странах мира. Экономический ущерб выражается в потерях от выбраковки и забоя, снижении объёма и качества меха, затратах на проведение профилактических мероприятий, нарушении технологического процесса выращивания.
Болезнь вызывается РНК-содержащим вирусом размером 115−160 нм из семейства Paramyxoviridae. К нему восприимчивы собаки, лисы, песцы, уссурийские еноты, выдры, шакалы, гиены и волки. Для разных видов животных патогенность вируса различна - от скрытого бессимптомного течения заболевания до острого со 100% смертностью. Наиболее чувствительны к нему хорьки. Вирус чумы плотоядных очень вирулентен, но для человека опасности не представляет.
В настоящее время чума - болезнь, симптомы которой хорошо изучены. Её очаги остались в дикой природе и законсервированы в постоянных ареалах обитания грызунов. Современная статистика такова: во всём мире за один год приблизительно до 3 тысяч человек контактируют с этим заболеванием и около 200 из них умирают. Большинство случаев приходится на Центральную Азию и Африку.
Чума – смертельно-опасная болезнь, не имеющая возрастных и половых различий. Она имеет множественное число путей инфицирования и характеризуется тяжелейшими симптомами. Переносчиком инфекции являются черные крысы. Не зря чума имеет такое народное название - Черная Смерть. В 13 – 16 веках чума за 300 лет своего нашествия только в Европе забрала жизнь 25 миллионов людей. Лечение от чумы долгое время было не эффективным, смертность достигала 99 - 100%.
Краткий экскурс в историю
Истории не известно ни одной болезни, забравшей больше людских жизней, чем черная смерть – чума. Официально зафиксированы 3 крупнейшие пандемии чумы.
Впервые черная смерть упоминается в исторических документах, датированных 1334 годом. Чума была зафиксирована на юге и востоке Китая, в Индии и Туркестане. Далее инфекция охватила территорию, где сейчас расположены Ливия, Египет и Сирия. К концу 1348 года болезнь сразила население Италии. В этой стране она особо свирепствовала, никакое лечение не давало результатов. В некоторых документах первую пандемию чумы называют "флорентийской чумой". Ни доктора, ни церковные служители не могли помочь отчаявшемуся населению. Черная смерть разожгла антисемитическое движение против еврейского населения. Многие считали, что это из-за евреев пришло наказание свыше. Расправа с евреями в 13 веке достигла особого размаха – в 3 городах Франции были убиты все еврейские поселения.
До конца правления Юстиниана длилось второе нашествие чумы. Поэтому в 16 веке черная смерть получила такое название - "юстинианская пандемия" В этот период был установлен карантин для прибывших в порты кораблей. Они должны были отстояться в порту 40 дней. Это снизило распространение чумы по городам, но лечение болезни до сих пор было безрезультатным. Нередко на кораблях, которые находились на карантине, вообще не оставалось живых людей – чума убивала всех. Было замечено, что после Лондонского пожара чума отступила. Города, где господствовала черная смерть, начали сжигать. Лечение против чумы было найдено лишь в 1666 году. Но мало кто обратил внимание, что настоящим оружием против чумы стали мыло и вода.
Восприимчивость к болезни очень высокая – половых и возрастных ограничений черная смерть не имеет. Чума относится к природно-очаговым инфекциям. Природные зоны чумы существуют на всех континентах. Их нет только в Австралии. Так, например, на территории Российской Федерации насчитывается 12 опасных зон, где есть очаги чумы.
Помимо территориальных зон также выделяют более узкие синантропные зоны:
- городские очаги
- портовые очаги
- корабельные очаги
Источниками и хранителями инфекции считаются грызуны, а переносчиками – блохи, сохраняющие свою заразность до 12 месяцев. Чумная инфекция находится и размножается в пищеварительной трубке блохи. В передней части блохи образуется пробка с большим количеством чумных микробов – чумной блок. Вот как происходит заражение крысы чумой:
- блоха кусает грызуна
- с чумного блока смываются бактерии
- с обратным током крови бактерия передается в кровь грызуна, делая его источником инфекции
Пути заражения чумой
По определению Национального руководства по инфекционным болезням чуму относят к болезням-зоонозам, которая не передается от человека к человеку. То есть, от животного человек может подхватить инфекцию, а вот от человека уже никто не может заразиться. Это не совсем точное определение. Большинство ученых относят черную смерть к зооантропонозным болезням, когда инфекция передается и от животных, и от людей.
Болезнь людям может передаваться такими путями:
- Укус блох – трансмиссивный;
- Через зараженных животных при контакте с поврежденной кожей или слизистыми;
- При контакте с биологическими жидкостями инфицированного человека (моча, выделения, пот) – контактный;
- Через предметы быта, с которыми контактировал зараженный человек или животное – контактно-бытовой.
- Через воздух при легочной форме чумы – воздушно-капельный;
- При употреблении зараженных продуктов питания.
Возбудитель болезни
По внешнему виду возбудитель чумы - бактерия Yersinia pestis, напоминает палочку. Она не имеет жгутиков и спор, но, попадая в организм, образует капсулу, начинает расти и быстро размножаться. Через 40 часов после поселения в организме формируются целые колонии взрослых бактерий. Бактерия очень заразна. Этому способствует ряд предрасполагающих факторов:
- Капсула, которая окутывает бактерию, уберегает ее от антител.
- Мелкие ворсинки помогают внедриться в среду.
- Капсула содержит такие вещества, как коагулоза, которые нарушают свертываемость крови.
- Антигены к антителам, которые пытается выработать организм, вырабатываются при температуре 36 градусов и очень активны.
- Некоторые вещества, которые есть в бактерии, подавляют окислительный процесс, снижая защитную активность организма.
То есть, все особенности бактерии Yersinia pestis способствуют фактически беспрепятственному ее росту и размножению. Возбудитель этой болезни - очень устойчивый. Он длительное время сохраняет свою заразность:
- В мокроте больного человека бактерия живет 10 дней;
- На одежде, носовых платках, белье больного, которые контактировали с выделениями заразного человека – до 90 дней;
- В воде бактерия остается живой тоже 90 дней;
- В гное раны зараженного больного – 40 дней;
- В почве бактерия сохраняет свою смертельную опасность до 7 месяцев;
- Смерть бактерии не наступает даже при низких температурах и замораживании;
- Убить ее возможно только прямым воздействием ультрафиолетового излучения и применение средств дезинфекции – она гибнет за 30 минут. При высокой температуре – 100 градусов – смерть наступает мгновенно. Именно по этой причине некоторые историки утверждают, что в Лондоне чуму убрал известный Лондонский пожар, при котором была уничтожена полностью большая часть города.
Но настоящее спасение от чумы - антибиотик, которому покорилась черная смерть, разработал Бэкон.
Симптомы черной смерти
Инкубационный период чумы длится от момента, когда возбудитель попадает в организм, до первых клинических проявлений – от нескольких часов до двух недель. Первые возбудители, которые проникают в организм здорового человека, остаются на воротах попадания (например, на ране при укусе), часть движется к лимфатическим узлам. Начинается период клинического проявления болезни.
Первые признаки чумы выраженные ярко:
- Внезапно появляется озноб и лихорадка.
- Высокая температура держится до смерти или не менее 10 дней.
- Наблюдается резкая слабость, ломота всего тела.
- Жажда и тошнота - симптомы любого вида чумы.
- При легочной форме чумы основные признаки – кашель с кровью и постоянная непрерывающаяся рвота кровью.
- Также основные признаки чумы – особое выражение лица, которое называют "маской чумы". На лице появляются темные круги под глазами, мимика принимает выражение ужаса и испуга, страдания. Язык обложен густым налетом – меловой язык.
Стандартные симптомы болезни легко выделить в отдельную группу. Их 4:
- На месте входа возбудителя появляется пятно, для которого характерна этапность: оно преобразуется в сыпь, которая немного возвышается над кожей – папулу, затем в пузырек, наполненной жидкостью.
- Формирование чумного бубона на второй день заболевания в области лимфоузлов. Лимфатические узлы при бубонной чуме очень увеличиваются в размерах. В них размножается возбудитель и происходит воспалительно-отечная реакция.
- Меняется внешний вид человека: наблюдается бледность или посинение конечностей и носогубного треугольника, лица. Изменяется пульс и понижается артериальное давление.
- При болезни понижается свертываемость крови.
Формы болезни
Учитывая способы заражения болезнью, ее локализацию и распространенность, выделяют следующие формы чумы:
| Признаки и симптомы | |||
| Локализованная форма | Генерализованная форма | ||
| Кожная чума | Бубонная чума | Септическая чума | Легочная чума |
| На теле появляется пузырь с серозным содержимым. При ощупывании чувствуется боль, а после вскрытия пузыря на дне образуется язва с черным дном – поэтому другое название чумы, как упоминалось ранее – черная смерть. | Увеличение лимфатических узлов. Это может быть один узел, размеры которого варьируются от грецкого ореха до яблока. Узел блестящий и красный, плотный, болезненный при пальпации. На 4 день бубон становится мягким, на 10 день он вскрывается. Смерть наступает через 4 – 10 дней. | Стремительное ухудшение общего состояния больного. Появляются видимые признаки – кровоизлияния на коже, слизистых, внутренние кровотечения. | Наиболее опасная среди всех видов чумы. Резко проявляются все симптомы чумы, ко всему этому присоединяется легочная симптоматика. Возбудитель поражает стенки альвеол. Явные признаки – сухой кашель, который через 2 дня усиливается, появляются мокроты. Сначала это пенистые выделения, прозрачные, как вода, а затем становятся кровавыми. В мокротах содержится большое количество возбудителей, которые передаются воздушно-капельным путем. Смерть может наступить через 5-6 дней после инфицирования. |
Некоторые исследователи выделяют также смешанную форму болезни, когда один вид переходит в другой. Чаще всего встречается легочная и бубонная чума. Смерть от чумы всегда была очень высокой и достигала 95 - 99%. Сегодня, когда найдены способы борьбы с чумой, она лечится, но смертность достигает 5 – 10%.
Диагностика и лечение
Многие города, которые полонила чума, были сожжены. Врачи, которые старались помогать зараженным людям, одевались в противочумные костюмы. Это были кожаные плащи в пол. На лицо надевалась маска с длинным клювом, в который помещались разные травы, обладающие антисептическими свойствами. Когда врач вдыхал, благодаря травам воздух стерилизовался. В рот врачи клали чеснок, ним же натирались губы, уши затыкали тряпками, глаза прикрывались хрустальными линзами – для возбудителя закрывались все пути входа, контакт был максимально ограничен. Такое предохранение, действительно, уберегало от инфицирования на короткое время.
Сегодня диагностика этого опасного инфекционного заболевания включает ряд исследований. Проводится она в противочумных костюмах, в специально оборудованных лабораториях.
- Всестороннее исследования тех мест, где доминируют симптомы: увеличенные лимфатические узлы, носоглотка, кровь, моча, кал.
- Проводятся стандартные лабораторные исследования мокрот.
- Рентген-диагностика лимфатических узлов, очаговых высыпаний.
- Обязательно обследуют место проживания больного и пр.
Лечение проводится в нескольких направлениях: этиотропное (против возбудителя), патогенное (борьба с общими симптомами), симптоматическая терапия. Людям с подозрением на чуму, обязательно проводят лечение антибиотиками.
Профилактика заболевания
Профилактика и лечение болезни бывает специфической и экстренной.
- Специфическая профилактика включает в себя применение антибиотиков.
- Экстренная профилактика - вакцинация, которую мало кто считает эффективным методом спасения от чумы.
Чума относится к зоонозным заболеваниям, поэтому проведенная вакцинация не создает стойкий иммунитет к болезни, как, например, в свое время помогала прививка от оспы. Прививка от чумы лишь снижает риск заражения чумой. Поэтому вакцинация от чумы не входит в список обязательных прививок.
Вакцину рекомендуют ставить тем, кто находится в зоне риска: медперсоналу в очагах чумы, работникам лаборатории, людям тех профессий, которые по роду своей деятельности сталкиваются с очагами инфекции: археологам, геологам, экологам и пр.
Массовая профилактика с помощью вакцинации считается нецелесообразной даже в районах, которые имеют острые очаги этой болезни.
- Во-первых, иммунитет против болезни после вакцинации непродолжительный.
- Во-вторых, исследований, подтверждавших эффективность массовой вакцинации, не проводилось, поэтому, как поведет себя чума, попадая в привитый организм, неизвестно. Во Вьетнаме, где была зафиксирована эпидемия чумы, вакцинация не помогла уберечься от этого заболевания.
- Также необходимо учитывать, что вакцина против чумы очень дорогая.
Вакцинация проводится живой вакциной, которая вводится подкожно людям от 7 до 60 лет и накожно детям от 2 до 7 лет, а также беременным и пожилым людям. Ревакцинация против чумы проводится спустя год. Но еще раз обращаем внимание, что вакцинация против чумы не спасает от болезни, а лишь снижает риск подхватить инфекцию. Также следует учитывать, что прививка разработана против бубонной чумы и вообще не эффективна против легочной формы болезни.
При внедрении антибиотиков для борьбы с чумой опасность этой болезни намного снизилась. Но уверенности в том, что черная смерть опять не вернется, нет. Проблема чумы остается актуальной и сегодня. За последние 60 лет на территории бывшего СССР зарегистрировано 4 тысячи случая чумы. Единого мнения о том, как проводить лечение и профилактику, о преимуществах вакцинации, способах борьбы с переносчиками заразы до сих пор нет.
Более половины населения Европы в Средние века (XIV век) выкосила чума, известная как черная смерть. Ужас этих эпидемий остался в памяти людей по прошествии нескольких веков и даже запечатлен в полотнах художников. Далее чума неоднократно посещала Европу и уносила человеческие жизни, пусть и не в таких количествах.
В настоящее время заболевание чума остается . Около 2 тыс. человек заражается ежегодно. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии. По мнению специалистов для появления черной смерти сегодня нет причин и условий.
Возбудитель чумы был открыт в 1894 году. Изучая эпидемии заболевания, русские ученые разработали принципы развития заболевания, его диагностику и лечение, была создана противочумная вакцина.
Симптомы чумы зависят от формы заболевания. При поражении легких больные становятся высокозаразными, так как инфекция распространяется в окружающую среду воздушно-капельным путем. При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Профилактика чумы включает в себя целый ряд мероприятий, ограничивающих распространение инфекции.
Чума является острым инфекционным зоонозным трансмиссивным заболеванием, которое в странах СНГ вместе с такими заболеваниями, как холера, туляремия и натуральная оспа считается (ООИ).
Рис. 1. Картина «Триумф смерти». Питер Брейгель.
Возбудитель чумы
В 1878 г. Г. Н. Минх и в 1894 г. А. Йерсен и Ш. Китазато, независимо друг от друга открыли возбудитель чумы. Впоследствии русские ученые изучили механизм развития заболевания, принципы диагностики и лечения, создали противочумную вакцину.
- Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу, которая имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям по всему организму.
- Возбудители чумы выделяют экзотоксины и эндотоксины. Экзо- и эндотоксины содержаться в телах и капсулах бактерий.
- Ферменты агрессии бактерий (гиалуронидаза, коагулаза, фибринолизин, гемолизин) облегчают их проникновение в организм. Палочка способна проникать даже через неповрежденные кожные покровы.
- В грунте чумная палочка не теряет свою жизнеспособность до нескольких месяцев. В трупах животных и грызунов выживает до одного месяца.
- Бактерии устойчивы к низким температурам и замораживанию.
- Возбудители чумы чувствительны к высоким температурам, кислой реакции среды и солнечным лучам, которые убивают их только за 2 — 3 часа.
- До 30 дней возбудители сохраняются в гное, до 3 месяцев — в молоке, до 50 дней — в воде.
- Дезинфицирующие вещества уничтожают чумную палочку за несколько минут.
- Возбудители чумы вызывают заболевание у 250 видов животных. Среди них составляют большинство грызуны. Подвержены заболеванию верблюды, лисицы, кошки и другие животные.
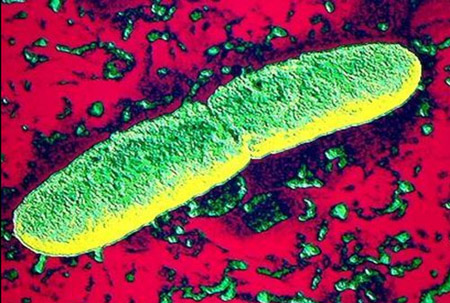
Рис. 2. На фото чумная палочка — бактерия, вызывающая чуму — Yersinia pestis.
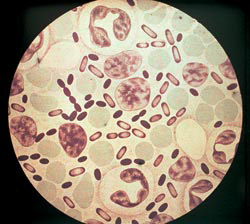
Рис. 3. На фото возбудители чумы. Интенсивность окраски анилиновыми красителями наибольшая на полюсах бактерий.
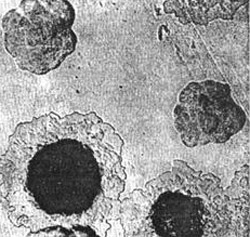
Рис. 4. На фото возбудители чумы — рост на плотной среде колонии. Вначале колонии похожи на битое стекло. Далее их центральная часть уплотняется, а периферия напоминает кружева.
Эпидемиология
Резервуар инфекции
Легко восприимчивы к чумной палочке грызуны (тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши) и животные (верблюды, кошки, лисицы, зайцы, ежи и др). Из лабораторных животных подвержены инфекции белые мыши, морские свинки, кролики и обезьяны.
Собаки никогда не болеют чумой, но передают возбудитель через укусы кровососущих насекомых — блох. Погибшее от заболевания животное перестает быть источником инфекции. Если грызуны, инфицированные чумными палочками, впали в спячку, то заболевание у них приобретает латентное течение, а после спячки они вновь становятся распространителями возбудителей. Всего насчитывается до 250 видов животных, которые болеют, а значит являются источником и резервуаром инфекции.

Рис. 5. Грызуны — резервуар и источник возбудителя чумы.
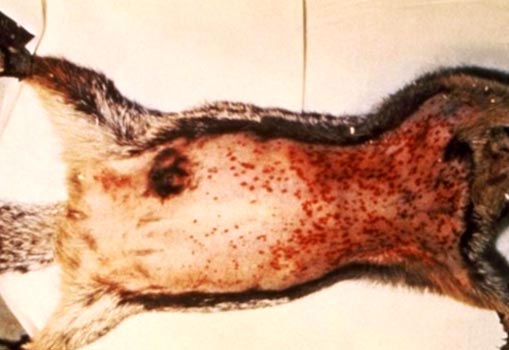
Рис. 6. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.

Рис. 7. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии.

Рис. 8. На фото черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др.
Пути заражения
- Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
- Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь).
- Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем.

Рис. 9. На фото блоха на коже человека.

Рис. 10. На фото момент укуса блохи.

Рис. 11. Момент укуса блохи.
Переносчики возбудителя
- Переносчиками возбудителей являются блохи (в природе существует более 100 видов этих членистоногих насекомых),
- Переносчиками возбудителей являются некоторые виды клещей.
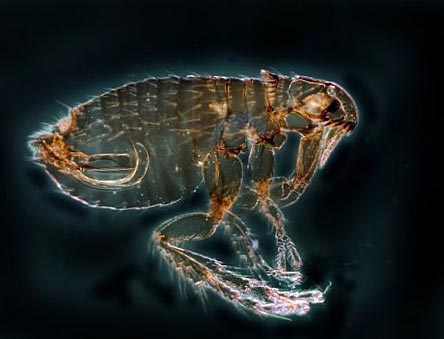
Рис. 12. На фото блоха – основной переносчик чумы. В природе существует более 100 видов этих насекомых.

Рис. 13. На фото сусликовая блоха – основной переносчик чумы.
Как происходит заражение
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания. При размножении бактерий в кишечной трубке блохи под воздействием коагулазы (фермента, выделяемого возбудителями) образуется «пробка», которая препятствует поступлению крови человека в ее организм. В результате чего блоха срыгивает сгусток на кожные покровы укушенного. Инфицированные блохи остаются высокозаразными в течение от 7 недель и до 1 года.

Рис. 14. На фото вид укуса блохи – пуликозное раздражение.
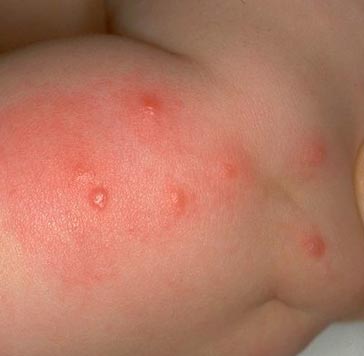
Рис. 15. На фото характерная серия укусов блохи.

Рис. 16. Вид голени при укусах блох.
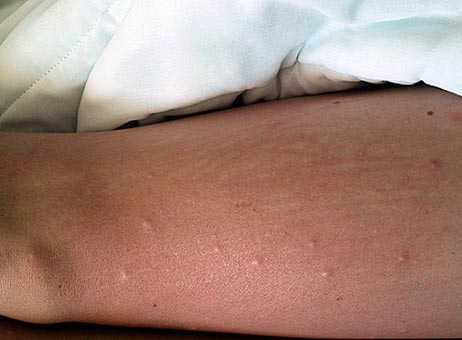
Рис. 17. Вид бедра при укусах блох.
Человек, как источник инфекции
- При поражении легких больные становятся высокозаразными. Инфекция распространяется в окружающую среду воздушно-капельным путем.
- При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Механизмы развития чумы
Способность чумной палочки образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно с ней бороться, в результате чего возбудитель быстро размножается в органах и тканях человека и животного.
- Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны). На месте укуса насекомого развивается воспаление.
- Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию.
- В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.

Рис. 18. На фото бубонная чума. Типичное увеличение лимфатического узла в подмышечной зоне.
Симптомы чумы
Болезнь проявляется после проникновения возбудителя в организм на 3 – 6 сутки (редко, но отмечены случаи проявления заболевания на 9 сутки). При попадании инфекции в кровь инкубационный период составляет несколько часов.
Клиническая картина начального периода
- Острое начало, большие цифры температуры и ознобы.
- Миалгии (мышечные боли).
- Мучительная жажда.
- Сильное проявление слабости.
- Быстрое развитие психомоторного возбуждения («очумелыми» называют таких больных). На лице появляется маска ужаса («маска чумы»). Реже отмечается заторможенность и апатия.
- Лицо становится гиперемированным и одутловатым.
- Язык густо обложен белым налетом («меловой язык»).
- На коже появляются множественные геморрагии.
- Значительно учащается сердечный ритм. Появляется аритмия. Падает артериальное давление.
- Дыхание становится поверхностным и учащенным (тахипноэ).
- Количество выделяемой мочи резко снижается. Развивается анурия (полное отсутствие выделения мочи).

Рис. 19. На фото помощь больному чумой оказывается медиками, одетыми в противочумные костюмы.
Формы заболевания чумой
Локальные формы заболевания
Кожная форма
На месте укуса блохи или контакта с инфицированным животным на кожных покровах появляется папула, которая быстро изъязвляется. Далее появляется черный струп и рубец. Чаще всего кожные проявления являются первыми признаками более грозных проявлений чумы.
Бубонная форма
Самая частая форма проявления заболевания. Увеличение лимфоузлов проявляется вблизи места укуса насекомого (паховые, подмышечные, шейные). Чаще воспаляется один лимфоузел, реже – несколько. При воспалении сразу нескольких лимфоузлов образуется болезненный бубон. Вначале лимфоузел твердой консистенции, болезненный при пальпации. Постепенно он размягчается, приобретая тестообразную консистенцию. Далее лимфоузел либо рассасывается, либо изъязвляется и склерозируется. Из пораженного лимфатического узла инфекция может попасть в кровяное русло, с последующим развитием бактериального сепсиса. Острая фаза бубонной формы чумы длится около недели.

Рис. 20. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.

Рис. 21. На фото бубонная форма чумы — поражение шейных лимфоузлов. Множественные кровоизлияния в кожных покровах.

Рис. 22. На фото бубонная форма чумы.
Распространенные (генерализованные) формы
При попадании возбудителя в кровяное русло развиваются распространенные (генерализованные) формы чумы.
Первично-септическая форма
Если инфекция, минуя лимфоузлы, сразу попадает в кровь, то развивается первично-септическая форма заболевания. Молниеносно развивается интоксикация. При массивном размножении возбудителей в организме больного вырабатывается огромное число медиаторов воспаления. Это приводит к развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Вторично-септическая форма заболевания
При распространении инфекции за пределы пораженных лимфоузлов и попадании возбудителей заболевания в кровяное русло развивается инфекционный сепсис, что проявляется резким ухудшением состояния больного, усилением симптомов интоксикации и развитием ДВС-синдрома. Развившийся инфекционно-токсический шок становится причиной гибели больного.

Рис. 23. На фото септическая форма чумы — последствия ДВС-синдрома.

Рис. 24. На фото септическая форма чумы — последствия ДВС-синдрома.
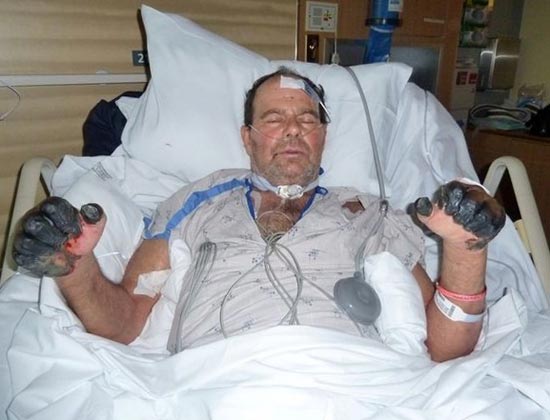
Рис. 25. 59-летний Пол Гэйлорд (житель города Портленд, штат Орегон, США). Бактерии чумы попали в его организм от бродячей кошки. В результате развившейся вторично-септической формы заболевания ему были ампутированы пальцы на руках и ногах.

Рис. 26. Последствия ДВС-синдрома.
Внешнедиссеминированные формы заболевания
Первично-легочная форма
Легочная форма чумы является самой тяжелой и опасной формой заболевания. Инфекция проникает в альвеолы воздушно-капельным путем. Поражение легочной ткани сопровождается кашлем и одышкой. Повышение температуры тела протекает с сильными ознобами. Мокрота вначале заболевания густая и прозрачная (стекловидная), потом становится жидкой и пенистой, с примесью крови. Скудные данные физикальных исследований не соответствуют тяжести заболевания. Развивается ДВС-синдром. Поражаются внутренние органы. Особую опасность для организма представляют кровоизлияния в сердечную мышцу и надпочечники. Смерть больного наступает от инфекционно-токсического шока.
При поражении легких больные становятся высокозаразными. Они формируют вокруг себя очаг особо опасного инфекционного заболевания.
Вторично-легочная форма
Является крайне опасной и тяжелой формой заболевания. Возбудители проникают в легочную ткань из пораженных лимфоузлов или с током крови при бактериальном сепсисе. Клиника и исход заболевания, как при первично-легочной форме.
Кишечная форма
Существование данной формы заболевания считается спорным. Предполагается, что заражение возникает с употреблением инфицированных продуктов. Вначале на фоне интоксикационного синдрома появляются боли в животе и рвота. Далее присоединяется понос и многочисленные позывы (тенезмы). Стул обильный слизисто-кровянистый.
Рис. 27. Фото противочумного костюма — особая экипировка медицинских работников при ликвидации очага особо опасного инфекционного заболевания.
Лабораторная диагностика чумы
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Материалом для исследования служит содержимое бубона, мокрота, кровь, кал, кусочки ткани органов умерших и трупов животных.
Бактериоскопия
Возбудителем чумы (Yersinia pestis) является палочковидная биполярная коккобацилла. Анализ на обнаружение чумной палочки методом прямой бактериоскопии является наиболее простым и быстрым способом. Время ожидания результата составляет не более 2-х часов.
Посевы биологического материала
Культура возбудителя чумы выделяется в специализированных режимных лабораториях, предназначенных для работы с . Время роста культуры возбудителя составляет двое суток. Далее проводится тест на чувствительность к антибиотикам.
Серологические методы
Применение серологических методов позволяет определить наличие и рост антител в сыворотке крови больного к возбудителю чумы. Время получения результата составляет 7 дней.

Рис. 28. Диагностика чумы проводится в специальных режимных лабораториях.

Рис. 29. На фото возбудители чумы. Флюоросцентная микроскопия.

Рис. 30. На фото культура Yersinia pestis.
Иммунитет при чуме
Антитела на внедрение возбудителя чумы образуются в достаточно поздние сроки развития заболевания. Иммунитет после перенесенного заболевания не длительный и не напряженный. Отмечаются повторные случаи заболевания, которые протекают так же тяжело, как и первые.
Лечение чумы
До начала лечения больной госпитализируется в отдельный бокс. Медицинский персонал, обслуживающий больного, одевается в специальный противочумный костюм.
Антибактериальное лечение
Антибактериальное лечение начинается при первых признаках и проявлениях заболевания. Из антибиотиков предпочтение отдается антибактериальным препаратам группы аминогликозидов (стрептомицин), группы тетрациклинов (вибромицин, морфоциклин), группы фторхинолонов (ципрофлоксацин), группы ансамицинов (рифампицин). Хорошо зарекомендовал себя при лечении кожной формы заболевания антибиотик группы амфениколов (кортримоксазол). При септических формах заболевания рекомендуется комбинация антибиотиков. Курс антибактериальной терапии составляет не менее 7 – 10 дней.
Лечение, направленное на разные этапы развития патологического процесса
Цель патогенетической терапии – снизить интоксикационный синдром путем выведения токсинов из крови больного.
- Показано введение свежезамороженной плазмы, белковых препаратов, реополиглюкина и других препаратов в сочетании с форсированным диурезом.
- Улучшение микроциркуляции достигается при применении трентала в сочетании с салкосерилом или пикамилоном.
- При развитии геморрагий немедленно проводится плазма-ферез с целью купирования синдрома диссеминированного внутрисосудистого свертывания.
- При падении давления назначается допамид. Это состояние говорит о генерализации и развитии сепсиса.
Симптоматическое лечение
Симптоматическое лечение нацелено на подавление и устранение проявлений (симптомов) чумы и, как следствие, облегчение страданий больного. Оно направлено на устранение боли, кашля, одышки, удушья, тахикардии и др.
Больной считается здоровым, если исчезли все симптомы заболевания и получено 3 отрицательных результата бактериологического исследования.
Противоэпидемические мероприятия
Выявление больного чумой является сигналом к незамедлительному проведению , которые включают в себя:
- проведение карантинных мероприятий;
- немедленная изоляция больного и проведение профилактического антибактериального лечения обслуживающего персонала;
- дезинфекция в очаге возникновения заболевания;
- вакцинация лиц, контактирующих с больным.
После прививки противочумной вакциной иммунитет сохраняется в течение года. Повторно прививаются через 6 мес. лица, которым угрожает повторное заражение: пастухи, охотники, работники сельского хозяйства и сотрудники противочумных учреждений.

Рис. 31. На фото бригада медиков одета в противочумные костюмы.
Прогноз заболевания
Прогноз заболевания чумой зависит от следующих факторов:
- формы заболевания,
- своевременности начатого лечения,
- наличия всего арсенала медикаментозного и немедикаментозного видов лечения.
Наиболее благоприятный прогноз у больных с поражением лимфоузлов. Смертность при этой форме заболевания достигает 5%. При септической форме заболевания показатель смертности достигает 95%.
Чума является и даже при применении всех необходимых лекарственных препаратов и манипуляций болезнь зачастую заканчивается смертью больного. Возбудители чумы постоянно циркулирует в природе и не поддается полному уничтожению и контролю. Симптомы чумы разнообразны и зависят от формы заболевания. Бубонная форма чумы является самой распространенной.
Статьи раздела "Особо опасные инфекции" Самое популярное

